Che cos’è l’Aspergillosi Broncopolmonare Allergica?
L’Aspergillosi Broncopolmonare Allergica (ABA) consiste in una malattia immunologica respiratoria non comune, caratterizzata da ipersensibilità a un micete (fungo), e precisamente all’Aspergillus fumigatus presente nei bronchi (vedi anche “ Micosi polmonari”).
A differenza dell’Aspergillosi Polmonare, nella quale i sintomi sono da ricondurre più propriamente ai problemi infettivologici dell’infezione fungina spesso invasiva, nell’ABA i sintomi respiratori rappresentano prevalentemente la conseguenza di fenomeni immuno-allergici che coinvolgono i bronchi e gli antigeni aspergillari, causando, in una grande quantità di casi, una sintomatologia clinica caratterizzata prevalentemente da un broncospasmo spesso difficile da trattare, espressione di una condizione asmatica (vedi “ Asma bronchiale: malattia da conoscere”).
I fenomeni immunologici in corso di ABA sono espressione di una risposta dei linfociti helper (globuli bianchi) nei confronti dell’infezione da Aspergillus.
Negli asmatici, le caratteristiche di particolare viscosità del muco bronchiale prodotto dalle ghiandole siero mucose presenti nella parete bronchiale determinano un vero e proprio intrappolamento delle spore di Aspergillus fumigatus, con conseguente aumento nel tempo della quantità di spore aspergillari presenti nei bronchi.
Le spore, poi, attraverso l’azione proteolitica operata da enzimi rilasciati dalle stesse, determinano un danno della parete bronchiale (epitelio bronchiale), con conseguente assorbimento degli antigeni aspergillari in circolo e sensibilizzazione del paziente a produrre anticorpi reaginici di classe E (IgE), responsabili della fenomenologia allergica immediata, di anticorpi IgG e IgA, dichiarativi della presenza di una risposta immunitaria anti-aspergillo e di una risposta immunologica ritardata cellulo-mediata regolata dai linfociti.
Sintomi dell’Aspergillosi Broncopolmonare Allergica
Sebbene, per quanto raro, i pazienti possano presentarsi senza sintomi, le manifestazioni cliniche più frequenti dell’ABA consistono in
- difficoltà respiratoria (dispnea)
- tosse produttiva
- senso di costrizione al torace e
- sibilo espiratorio.
Oltre a questi quattro sintomi tipici della condizione asmatica (vedi “Asma bronchiale”), ai quali spesso si associa iperreattività bronchiale aspecifica, possono essere presenti
- febbre non elevata
- malessere indistinto
- emoftoe (vedi “ Tosse e sangue dalla bocca: è sempre tumore?”)
- dolore toracico
- dimagrimento.
Diagnosi dell’Aspergillosi Broncopolmonare Allergica
Esistono criteri diagnostici primari e secondari che consentono di porre diagnosi di ABA.
Criteri diagnostici primari
- Presenza di sintomi di asma bronchiale
- PRICK TEST (test cutaneo “in vivo”) positivo ad Aspergillus fumigatus (formazione di pomfo pruriginoso).
- Aumento nel siero (prelievo di sangue) delle IgE specifiche anti-Aspergillus fumigatus (RAST IgE – anti Aspergillo), con aumento anche delle IgE totali (PRIST-IgE).
- Aumento nel siero (prelievo di sangue) delle IgG specifiche anti-Aspergillus fumigatus.
- Eosinofilia su sangue periferico (emocromo).
- Presenza di bronchiectasie centrali (bronchi più grandi), con risparmio dei bronchi più fini e distali (vedi “ Bronchiectasie e bronchite cronica bronchiectasica”).
Criteri diagnostici secondari
- Risposta cutanea ritardata positiva per esposizione all’antigene aspergillare (risposta immunitaria di tipo IV).
- Esame colturale per miceti sull’espettorato positivo per Aspergillus.
- Espettorazione di tappi di muco di colore marrone scuro o nero.
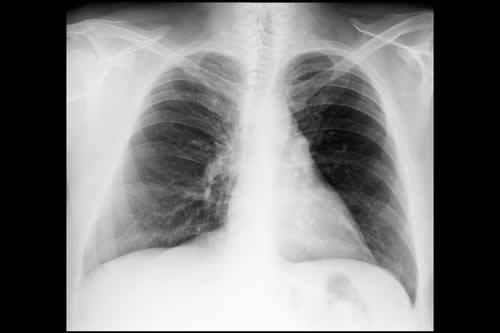
Di grande utilità diagnostica è la TAC del torace ad alta risoluzione senza mezzo di contrasto (HRCT), in grado di rilevare opacità (addensamenti) polmonari transitori e fugaci (infiltrati polmonari), bronchiectasie centrali, immagini bronchiali più evidenti e “dense” da correlare alla presenza di secreto bronchiale denso e fenomeni di “air-trapping” secondari alla sindrome ostruttiva bronchiale.
La diagnostica di laboratorio e la diagnostica allergologica “in vitro” e “in vivo”, consentono di documentare la presenza dei fenomeni clinico-biologici sopra descritti tra i criteri diagnostici.
La spirometria rileva spesso un’alterazione funzionale respiratoria caratterizzata da ostruzione bronchiale di vario grado, spesso severa e scarsamente responsiva alla terapia con i soli broncodilatatori.
Risulta spesso molto compromessa anche la diffusione alveolo-capillare, esplorabile attraverso il test di diffusione del monossido di carbonio (DLCO).
L’ABA può presentare un decorso variabile, con fasi di esacerbazione della malattia alle quali possono seguire periodi di relativo benessere.
Nel corso dei momenti di riacutizzazione clinica (aggravamento dei sintomi asmatici), possono comparire :
- infiltrati polmonari
- aumento dell’eosinofilia e
- aumento delle IgE totali nel siero.
Spesso esiste una notevole dipendenza della sintomatologia asmatica dal cortisone e non infrequentemente la malattia può evolvere in uno stadio finale fibrotico, con anomalie funzionali irreversibili.
Terapia dell’Aspergillosi Broncopolmonare Allergica
La terapia dell’ABA prevede, accanto alla terapia con farmaci broncodilatatori in grado di controllare il broncospasmo e all’indispensabile terapia cortisonica, anche una terapia con farmaci antimicotici, unica in grado di risolvere il problema eradicando la componente micotica responsabile della sensibilizzazione del paziente e della persistenza dei sintomi nel tempo.
Scopri tutte le fasi della visita specialistica e come il Dott. Enrico Ballor valuta il paziente per il disturbo che presenta. Faccio il possibile per scrivere i miei articoli informativi nel modo più chiaro, semplice e soprattutto esaustivo che si possa. Consiglio sempre ai miei lettori di leggere innanzitutto i link di approfondimento che propongo su ciascun articolo, nonché di visitare il portale Medicina del Respiro. Non ci sono problemi. Se credi che il tuo problema abbia carattere di urgenza e debba ricevere una consulenza medica specialistica puoi prenotare da qui una visita privata presso il mio studio. Realizzare questo sito e i suoi contenuti ha richiesto anni di lavoro. Non solo: creare continuamente articoli informativi richiede un sacco di tempo, come puoi immaginare. Non c’è miglior grazie che io possa ricevere da te se non sapere che condividerai questo articolo su Facebook, Twitter o LinkedIn. A presto!Visita Pneumologica
Che cos’è (e come viene fatta)?

Vuoi saperne di più?

Hai bisogno di un parere medico per il tuo caso?
Hai apprezzato questo articolo?