Ossimetri e cardiofrequenzimetri, spirometri automatici (vedi “ La spirometria o esame spirometrico”) e misuratori elettronici del picco di flusso espiratorio, sfigmomanometri elettronici per la misurazione in continuo della pressione arteriosa, rilevatori di ossido nitrico nell’aria espirata (vedi “ Ossido nitrico esalato (FeNO), asma allergico e infiammazione dei bronchi ”) e polisonnigrafi per la rilevazione delle apnee del sonno (vedi “ Sindrome delle apnee del sonno (SAS – OSAS) e russamento ”).
Ormai siamo tutti maestri!
Addetti o non addetti ai lavori, conta solo più la tecnologia.
L’orientamento generale sembra essere quello tale per cui, dato un certo gingillo tecnologico prima impensabile, tanto più se di basso costo e di larga diffusione, capace di misurare, indicare, svelare e definire, chiunque si pensa in grado di poterlo usare.
Meno male che, almeno per il momento, i vettori spaziali mantengono un costo inaccessibile ai privati, perché diversamente, con un buon manuale d’istruzioni, ne vedremmo delle belle!
Visita Pneumologica
Che cos’è (e come viene fatta)?
Scopri tutte le fasi della visita specialistica e come il Dott. Enrico Ballor valuta il paziente per il disturbo che presenta.
Guarda il Video
Peccato che, nella realtà quotidiana, ci sia una bella differenza tra “ misurare” e “valutare”.
O per dirla ancora meglio, tra “dire di valutare” e “saperlo poi fare veramente”.
Misurare è compito dello strumento, mentre ben diversa è la corretta “interpretazione” dei valori acquisiti dalla misurazione effettuata dalla macchina che, spettando poi all’uomo, rischia di creare non pochi problemi quando, per la non perfetta conoscenza della teoria e della materia, ma soprattutto per la mancanza d’esperienza, ai “numerini” colorati indicati sul display non si è poi in grado di dare un senso e un significato scientificamente corretti, senza i quali viene meno anche quella pretesa di precisione tecnica che si reclama dallo strumento.
Ma parliamo dell’ossimetro (vedi “ Ossimetria (saturimetria)”), noto anche con il termine di “saturimetro”, in quanto strumento elettronico in grado di rilevare la percentuale di “ saturazione dell’emoglobina”, molto spesso impropriamente definita “saturazione dell’ossigeno ” .
A questo proposito l’articolo “ Respiro, polmoni, globuli rossi ed emoglobina: lo pneumologo e la storia della respirazione ”, e in particolar modo il paragrafo “Che Cos’è l’Affinita’ dell’Emoglobina per l’Ossigeno?”, chiariscono al lettore i concetti di “ossigeno disciolto ”, di “ossigeno legato” e il reciproco rapporto di equilibrio tra le due quote presenti nel sangue ( curva di dissociazione dell’emoglobina, di cui ho già parlato nell’articolo “Ossimetria (saturimetria) ” citato prima), aiutando a meglio comprendere il concetto di “ saturazione”, sul quale si basa il principio di funzionamento dell’ossimetro utilizzato per la valutazione della quantità di ossigeno presente nel sangue del paziente.
Ricordo, rapidamente, come l’ossigeno sia presente nel sangue in due diverse forme.
- La prima è quella che lo vede “ disciogliersi” nel sangue in forma gassosa, insufficiente a garantire, da sola, i processi metabolici dell’organismo.
- L’altra è, invece, quella “legata”, quella cioè “attaccata” alle molecole di emoglobina presenti nei globuli rossi.
Tra le due quote s’instaura un reciproco rapporto che le mantiene in continuo equilibrio dinamico, regolato in questo da una funzione matematica rappresentata da una curva cosiddetta “ a S italica” per la sua forma molto allargata agli estremi e con inversione della direzione nella parte verticale rapidamente ascendente (vedi la figura più avanti nel testo).
Al ridursi della quota disciolta, consumata dai processi metabolici delle cellule e dei tessuti biologici (organi) che richiedono ossigeno per funzionare, la quota legata si riduce a sua volta per cessione di una sua parte dall’emoglobina al sangue.
Questa, disciogliendosi nel sangue arterioso in forma gassosa, va a sostituire, ripristinandola, la quota di ossigeno disciolto che in precedenza era stata sottratta al sangue per essere utilizzata nei processi metabolici.
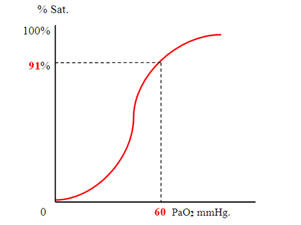
Come già detto, la curva di dissociazione dell’emoglobina spiega i rapporti che si vengono ad instaurare tra l’ossigeno legato ai globuli rossi (emoglobina – Hb) e quello libero nel sangue (disciolto).
L’ossigeno “disciolto” viene misurato in mmHg (millimetri di mercurio) (vedi “Emogasanalisi arteriosa ”), mentre quello “legato” si misura con la “saturazione” dell’emoglobina, che indica quale percentuale dell’emoglobina compresa tra 0% e 100% è legata all’ossigeno.
Tanto maggiore sarà questo numero, fino al 100%, tanto maggiore sarà la quantità di ossigeno legato ad essa, disponibile a passare nel sangue, se necessario, in quota disciolta.
Tenuto conto che, ciò che vogliamo sapere è se l’ossigeno presente nel sangue del nostro paziente sia sufficiente, o se invece sia presente un’insufficienza respiratoria (vedi “ Insufficienza respiratoria e ossigenoterapia”), e definita “insufficienza respiratoria ipossica” (da deficit di ossigeno – O2) una quantità di ossigeno disciolto nel sangue arterioso inferiore a 60 mmHg (PaO2 < 60 mmHg), ciò che ci è sufficiente conoscere è, a questo punto, a quale valore di saturazione dell’emoglobina corrisponde il nostro “60 mmHg”, per sapere se il paziente è o non è in insufficienza respiratoria, definendolo sulla sola base della misurazione della saturazione dell’emoglobina.
Osservando la curva di dissociazione dell’emoglobina scopriamo che tale punto si pone, sulla curva a “S” italica, al 91% circa di saturazione.
Pertanto, senza dover dipendere dalla complicazione di un emogasanalizzatore certamente non portatile, sarà sufficiente anche un semplice ossimetro portatile per conoscere il valore di ossigeno disciolto nel sangue arterioso del paziente, derivandolo dalla lettura del valore di saturazione dell’emoglobina misurato e riportato sulla curva di dissociazione, fino a incrociare il corrispondente valore di PaO2 espresso in mmHg .
Scopriamo, in tal modo, che sarà in insufficienza respiratoria un paziente che presenti una saturazione dell’emoglobina inferiore a circa 91%, corrispondente sulla curva a quel 60 mmHg che rappresenta il limite al di sotto del quale la funzione respiratoria riferita all’ossigeno è da considerarsi insufficiente.
Fin qui sembra di capire che non esista nulla di più semplice.
Purtroppo, però, le cose non stanno proprio in questi termini.
Che fare, infatti, di quei valori di saturazione inferiori al 91%, in pazienti che magari non respirano male, ma che agitano se stessi e i loro parenti per una temuta fine incipiente?
Purtroppo la “magia” dell’ossimetro ha certi limiti che vanno conosciuti, pena il dover concludere con valutazioni cliniche completamente errate.
Attenzione, allora, a un frequente errore di interpretazione dei dati ottenuti con l’ossimetro, che rischia di considerare in insufficienza respiratoria pazienti che non si sognano neppure di trovarsi in questa condizione!
La misurazione della saturazione dell’emoglobina, infatti, non è fatta analizzando il sangue arterioso di una grossa arteria, ma il sangue capillare che scorre nei microscopici “vasellini” capillari presenti all’estremità delle dita.
In questa sede la circolazione del sangue risente, molto diversamente da quanto accade invece a livello delle grosse arterie, di una serie di fattori locali soprattutto di ordine termico, rallentando anche in modo importante la velocità di scorrimento del sangue in conseguenza della “vasocostrizione ” provocata dal freddo.
All’interno dei capillari periferici, quindi, il sangue scorre molto più lentamente in caso di esposizione al freddo o anche solo nel caso in cui, per problemi circolatori periferici, come capita frequentemente negli anziani, le dita si presentino fredde, indipendentemente dalla temperatura ambiente.
Frequente è il sentirsi raccontare da una persona anziana:
Io ho sempre le dita fredde! Tutto l’anno!.
In questi casi il marcato rallentamento del circolo fa si che il sangue capillare, scarsamente rifornito in ossigeno da parte di nuovo sangue ossigenato che sopraggiunge con ritardo, venga letteralmente “spolpato ” dall’ossigeno, estraendone i tessuti una quota talmente rilevante da far crollare la saturazione “periferica” dell’emoglobina (non certamente quella centrale dei grossi vasi arteriosi), fino ad una quota che, con l’ossimetro, può apparire “preoccupante”.
Per comprendere meglio il fenomeno, immaginiamo ciò che capita ad un bimbo che diventa tutto viola e cianotico nelle dita e nelle labbra, quando al mare rimane magari per troppo tempo immerso nell’acqua fredda.
Esso tende a manifestare una cianosi periferica (colorito bluastro della cute e delle mucose) da eccessiva estrazione dell’ossigeno da parte dei tessuti periferici, conseguente al rallentamento della circolazione del sangue provocata dall’acqua fredda, senza che la cianosi rappresenti un segno della presenza di insufficienza respiratoria da asfissia (il bambino respira benissimo!).
Ma c’è un rischio ancora maggiore, direttamente legato al fenomeno “dita fredde”.
Immaginiamo un paziente in terapia con l’ossigeno per insufficienza respiratoria (vedi “ L’ossigenoterapia domiciliare spiegata dallo pneumologo ”).
E immaginiamo che la quantità di flusso dell’ossigeno erogata dalla bombola, misurata in litri al minuto, venga stabilita sulla base della quantità di ossigeno necessaria a far si che, per lo meno, sia raggiunta la fatidica quota del 91% circa di saturazione, livello oltre il quale, per quanto detto prima, si esce a buon diritto dalla “ zona rossa” dell’insufficienza respiratoria ipossica (da deficit di O2).
Se in virtù delle dita fredde, l’ossimetro misura valori di saturazione del sangue capillare ben al di sotto dei valori effettivi di saturazione arteriosa, sottostimando pertanto il dato reale, ciò fa si che per raggiungere il famoso limite di “salvataggio” del 91% si rischi di erogare una quantità di ossigeno nettamente più elevata rispetto a quella realmente necessaria.
Specialmente in pazienti con insufficienza respiratoria, tuttavia, nei quali l’unico stimolo a ventilare rimane quello del deficit di ossigeno, la somministrazione di una quota troppo elevata di ossigeno medicale, portando il paziente a ridurre automaticamente la ventilazione polmonare sulla base del riconoscimento di una più che sufficiente quota di ossigeno introdotta, rischia di innalzare pericolosamente il valore dell’anidride carbonica (CO 2) presente nel sangue.
Questa condizione porta rapidamente il paziente verso una sedazione respiratoria da eccesso di CO2 (carbonarcosi), che può talora procedere fino al coma (coma carbonarcotico) e alla morte nel caso in cui non s’intervenga tempestivamente con la ventilazione non invasiva (NIV) o con la ventilazione meccanica invasiva in rianimazione (vedi “ C-PAP, Bi-PAP (Bi-Level), ventilazione non invasiva (NIV): dallo pneumologo un aiuto alla respirazione ”).
E’ noto, inoltre, che in corso di febbre, in caso di incremento della CO2 in circolo, in caso di maggior acidità del sangue (riduzione del pH) legata alle variate necessità metaboliche, oltre che in presenza di una maggior quantità di acido 2,3 difosfoglicerico prodotto dalla glicolisi all’interno dei globuli rossi, che legato all’emoglobina ne riduce l’affinità per l’ossigeno (maggior facilità di cessione), anche la curva di dissociazione tende a modificare la sua posizione (cosiddetto spostamento a destra della curva, o “ effetto Bohr”), modificandosi ,in questo modo, il grado di affinità dell’emoglobina per l’ossigeno e, di conseguenza, la possibilità che esso venga più facilmente ceduto ai tessuti.
Queste situazioni inconsuete modificano il rapporto tra % di saturazione e PaO2, perdendosi temporaneamente quel riferimento fisso che in condizioni non febbrili vedeva legate, in modo apparentemente indissolubile e non modificabile, la PaO2 dei 60 mmHg a quel 91% di saturazione che consentiva di orientarsi clinicamente
Ma avete mai provato a misurare la saturazione con un semplice ossimetro da poche decine di euro?
Che dire dell’instabilità dei valori (spesso variano di 1 – 2, talvolta anche di 3 punti di Sat% in più o in meno durante la stessa misurazione).
Per non dire delle differenze di saturazione che si possono misurare usando due diversi ossimetri, impiegati nello stesso momento sullo stesso paziente!
E ancora: quanto tempo attendere prima di poter ottenere una stabilizzazione dei valori rilevati, che sia compatibile con un uso clinico efficace degli stessi?
E se uno strumento misura una Sat.% di 91 (in teoria “ non insufficienza respiratoria”), e un attimo dopo lo stesso strumento misura una Sat.% di 90 (in teoria “ insufficienza respiratoria”), come interpretare tutto ciò?
Come comportarsi?
Tenuto conto di quanto detto prima a proposito dei missili buoni per le missioni spaziali, senza necessariamente doversi offendere si lasci in ogni caso allo specialista pneumologo interpretare e usare al meglio i dati acquisiti con l’ossimetro, in quanto, dietro all’apparente facilità d’uso di questo piccolo e “semplice ” strumento, si nasconde, in realtà, la grande complessità di un sapere medico non sempre alla portata di tutti e che un semplice “manualetto d’uso” non potrà mai fornire.
Visita Pneumologica
Che cos’è (e come viene fatta)?
Scopri tutte le fasi della visita specialistica e come il Dott. Enrico Ballor valuta il paziente per il disturbo che presenta.
Guarda il Video
Vuoi saperne di più?
Faccio il possibile per scrivere i miei articoli informativi nel modo più chiaro, semplice e soprattutto esaustivo che si possa.
Consiglio sempre ai miei lettori di leggere innanzitutto i link di approfondimento che propongo su ciascun articolo, nonché di visitare il portale Medicina del Respiro.

Hai bisogno di un parere medico per il tuo caso?
Non ci sono problemi.
Se credi che il tuo problema abbia carattere di urgenza e debba ricevere una consulenza medica specialistica puoi prenotare da qui una visita privata presso il mio studio.
Hai apprezzato questo articolo?
Realizzare questo sito e i suoi contenuti ha richiesto anni di lavoro.
Non solo: creare continuamente articoli informativi richiede un sacco di tempo, come puoi immaginare.
Non c’è miglior grazie che io possa ricevere da te se non sapere che condividerai questo articolo su Facebook, Twitter o LinkedIn.
A presto!